但,在台灣一診斷出肺癌,近六成已是末期,
導致肺癌的死亡人數居十大癌症之冠,也燒掉最多健保費用。
新國病來襲,我們該如何對抗?
撰文・萬年生、王炘珏 研究員・張朝鈞

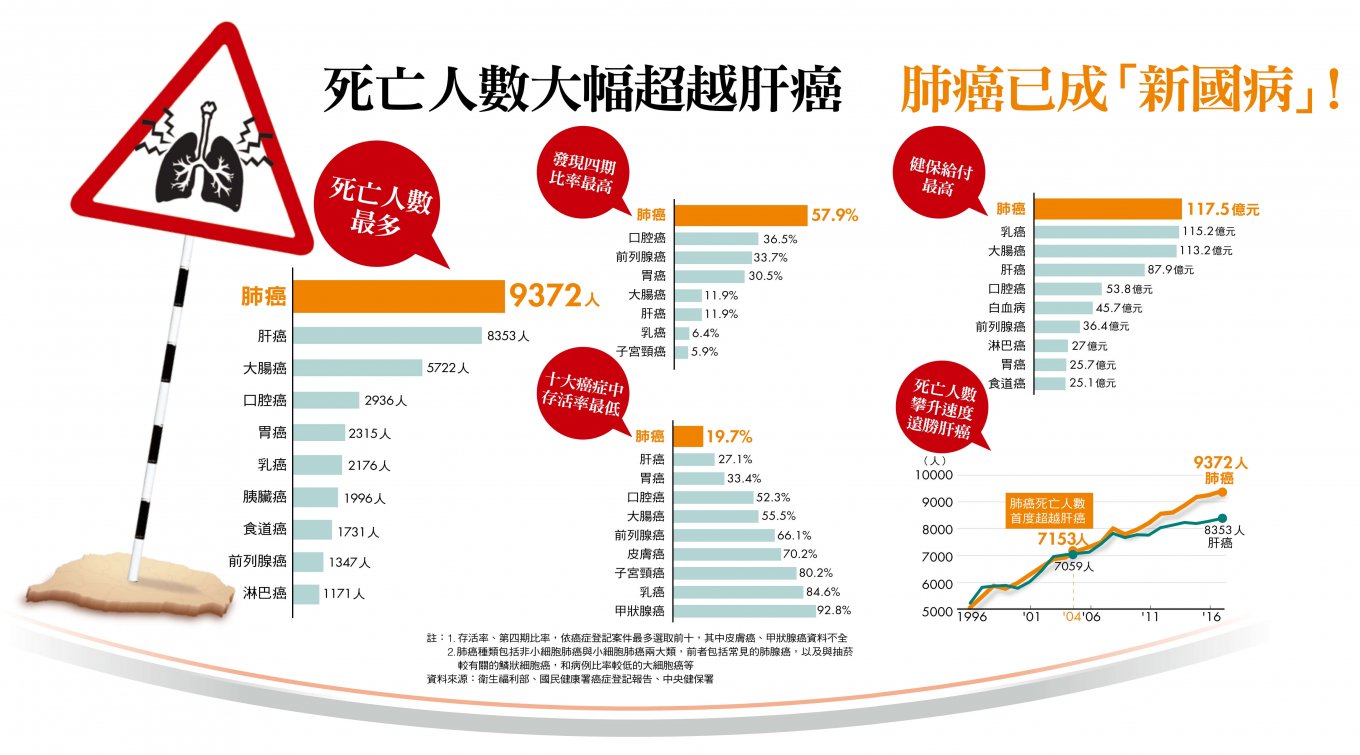
依據衛生福利部死因統計,二○一六年,台灣有九三七二人死於肺癌,占所有死亡人數的五・四%。這個死亡數字,不只超過男性發生率最高的結腸直腸癌、女性發生率最高的乳癌兩相加總,更首度比過去的「國病」肝癌造成的死亡人數還高出逾千人。
「肺癌是頭號殺手,因為別的癌症(死亡率)下降了,但是它沒有下降。」和信治癌中心醫院院長黃達夫觀察。 再來,肺癌的五年存活率僅一九・七%,也就是說五年死亡率高達八○・三%,高居台灣十大癌症之冠,它也是花費最多健保支出的癌症(詳見58頁)。
台大醫院胸腔外科主任、肺病防治基金會董事長陳晉興認為,不是發生比率高就叫國病,而是對健康威脅最大。肺癌死亡人數之高、燒錢之多,儼然已是台灣的「新國病」。
更值得注意的是,在歐美超過八成五的肺癌患者都有抽菸,但在台灣,這個數字卻不到五○%!
陳晉興形容,「每個人都有替冷氣、排油煙機清骯髒濾網的經驗,其實那就是你一天二十四小時在吸的空氣。」一個人幾天不吃東西還可以存活,但可以多久不吸空氣?不超過十分鐘。 過去,肺癌被視為吸菸者的「專利」,但患者副總統陳建仁、台北市長夫人陳佩琪都沒有抽菸;而且,台灣成人吸菸率二十年來已從二九%降至一五%,照理說,肺癌發生率也該隨之下降,結果卻不然。這告訴我們,即使你不抽菸,也不能高枕無憂。
此外,依據最新出版的國民健康署癌症登記報告,一四年台灣首次確定診斷為肺癌的一二四六二個患者中,第一期比率僅占二一・五%,第四期比率則高達五七・九%;但同年度日本有四○・四%發現時是第一期(一二年為三六・九%),第四期僅三二・一%。顯然,面對這個和你我健康息息相關、非懂不可的台灣新國病,國人卻缺乏警覺。

迷思1《有症狀時盡快就醫,可以早期診斷肺癌?
真相卻是殘酷的,當出現咳血、聲音沙啞、呼吸喘,或骨頭酸痛等症狀時,通常已是肺癌晚期。
新光醫院健康管理部主任、台灣臨床腫瘤醫學會理事長高尚志指出,肺部沒有痛覺神經,「它初期完全沒有症狀,是一個無形的殺手。」像歌后鳳飛飛,當聲音沙啞時,惡性腫瘤已經壓到神經了;演員文英則是洗澡時在脖子發現一顆淋巴,淋巴已經跑出來,那就來不及啦!
「肺癌就是沒有徵兆,早期診斷是困難的!」黃達夫解釋,肺是一個像海綿的組織,裡面都是微血管,要把氧氣帶到身體各地方,癌細胞一跑進血管就跟著血液循環跑了,當腫瘤變大或讓你呼吸受到影響時,代表都蔓延了,或從蔓延地方有症狀才發現原來來自肺。「肺癌發現得慢、腫瘤惡性度又高,且容易跑。」
攤開和信癌症中心醫院的年報,一九九○到二○一三年期間,首度確定診斷為肺癌,且之前未在院外進行相關治療者共有三七五三人,其中,腫瘤危害度相對較低的第一期比率,僅占一三・五%;危害度最高、腫瘤已轉移的第四期,占比卻高達五○・三%。
迷思2《腫瘤小,代表癌症初期,不必急著處理?
錯! 腫瘤長大速度難以預期,小腫瘤就可能引起遠處轉移。
「一公分就有差!」陳晉興指出,通常一公分以下的惡性腫瘤還不會轉移,依照美國胸腔外科學會建議,小於一公分先追蹤,超過一公分才懷疑惡性,至於三公分以下都算第一期。
儘管癌症不是在急速中長大,可是當一個惡性腫瘤分裂二十二次、長到○・二公分,就會分泌物質誘導新生血管長出腫瘤組織,它就如虎添翼,快速成長。
高尚志指出,一般腫瘤超過一公分以上就有機會轉移了,一公分大小的腫瘤,細胞數約有十億個,大概分裂了三十代,差不多要花十年;但一旦癌細胞成長到一個臨界點,就會倍數成長,「從一公分的腫瘤長到五公分,只要一年多的時間,一公分變成十公分,只要三年……。」

迷思3《定期胸部X光檢查,就可以早期發現肺癌?
錯! 如同政大企管系主任黃家齊的經驗,哪怕他肺部檢查出有一顆一・二公分的惡性腫瘤,八個月前才做的胸部X光檢查結果卻顯示沒有任何異常。
台北榮總胸腔部一般胸腔科主任、台灣肺癌學會理事長陳育民指出,依據全球研究,胸部X光沒辦法降低肺癌五年死亡率。
為什麼靠著一般X光常常找不到肺部惡性腫瘤?主要原因有二。「因為一公分以下,X光根本看不到,」高尚志解釋,很多肺部腫瘤早期生長時密度很低,呈現出來的毛玻璃影像看起來淡淡的,剛開始看不到,造成胸部X光無法顯示。
另外,肺部惡性腫瘤可能躲在X光影像的侷限和死角。舉例來說,在心臟、橫膈膜大血管後,或受到肋骨遮擋,X光影像一般來說約有三○到三五%的死角,也就是,「三分之一機率看不清楚。」陳育民說。
迷思4《只有抽菸會引起肺癌?
錯! 除了抽菸以外,還有遺傳、空汙等許多其他原因。
國際上認為,吸菸或二手菸是導致肺癌的最大危險因子。美國疾病管制與預防中心(CDC)就指出,在美國,九成肺癌死亡是由抽菸導致;據統計,重度吸菸者(世界衛生組織以吸煙指數為判斷標準,每天抽菸支數乘吸菸年數大於四百為重度吸菸)導致肺癌的發病危險性,是非吸菸者的十一倍。但在台灣,依據國健署資料,肺癌患者中抽菸的比率卻不到五成。
「I don’t believe,絕對低估。」黃達夫直指,「第一個大凶手就是菸草,其他比較起來都是小巫。」
陳育民則認為,抽菸比率低有可能是調查沒問徹底,患者有保留,或忽略二、三手菸。但是,在台灣,除了抽菸,日常生活環境裡的確還存在著同樣重要的其他兇手。高尚志觀察,台灣地區婦女肺腺癌越來越多,這些婦女卻幾乎都沒抽菸(編按:目前女性抽菸人口約占四%)。
不論如何,這都凸顯其他如體質或遺傳、環境(包括空氣汙染、石棉、廚房油煙、有害氣體、放射線物質等)、過去肺部感染和職業暴露(礦工、消防員等),也都是可能誘發肺癌的危險因子。
先看體質或遺傳。三親等有肺癌或本身有癌症病史,或過去曾有肺結核、慢性支氣管炎等慢性疾病的人,則罹患肺癌的風險較高。
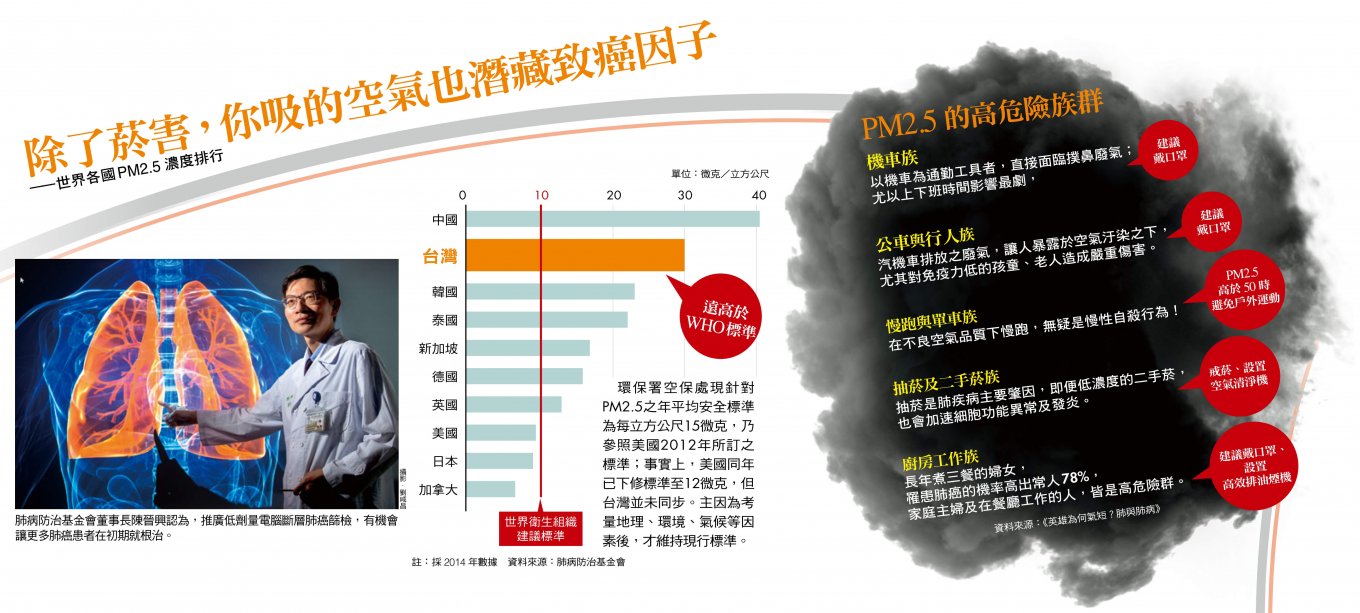
再看引發關注的空氣汙染。早在四年前,世界衛生組織下屬的國際癌症研究機構(IARC),就把「細懸浮微粒」(PM2.5)判定為會提高肺癌風險的一級致癌物。PM2.5 是指由工業、交通排放或境外移入等直徑小或等於二‧五微米的懸浮微粒,這種汙染物微粒的直徑,只有一根頭髮的二十八分之一,具有更強穿透力,不易被呼吸道黏膜吸附或經由咳嗽排出體外,就連能阻隔病菌的N95口罩,都不保證能完全擋住(詳見62頁)。
一篇追蹤歐洲逾三十萬居民、長達十二年的實證研究發現,哪怕PM2.5 維持在非常低水準,每立方公尺空氣中每增加五微克懸浮微粒,患肺癌的風險就增加了一八%;世界衛生組織一份風險報告也揭露,每增加單位PM2.5,肺癌死亡率將增加一一・九%。
「在台灣,PM2.5也是肺癌危險因子之一,我們的研究發現,因 PM2.5 濃度增加而誘發肺癌,占女性肺癌患者的一六%。」國家衛生研究院群體健康科學研究所副研究員江博煌指出,遺傳目前改變不了,但空氣污染的風險卻有機會下降。
三年前,台灣在世界各國PM2.5 的濃度排行中居倒數的後段班,依環保署數據,近年來年均濃度已逐年改善至去年的二○・九,但距離世界衛生組織的安全標準一○,還有相當大的努力空間。
迷思5《肺癌是絕症,發現後就只有等死?
錯! 肺癌並非不治之症,早期發現,更可以早期治療。
一般認為,胸部低劑量電腦斷層(LDCT)是目前唯一可以早期發現肺癌的篩檢工具。所謂低劑量,是指輻射量較低,傳統電腦斷層輻射量是六到八毫西弗,低劑量則為一・五,最新儀器更可再降到○・五以下,等於二十五張胸部X光的輻射量。
再對比台灣每人接受天然背景的輻射劑量為一・六,輻射工作人員年劑量限值為二○,該篩檢工具的輻射量已相對低。
「只有靠這才能找到一公分以下的腫瘤,」高尚志解釋,一般來講○・三、○・四公分,電腦斷層就找得到,「所以副總統陳建仁照到○・四公分,他就開刀開掉了。」
陳晉興說,台大醫院在一三年,曾幫三百位年滿四十五歲以上主治醫師和一級主管做早期肺癌篩檢,結果其中十二位、高達四%確診肺癌。
但對此,黃達夫卻有不同意見,「那個數據你覺得對嗎?小數據絕對不能依賴,數據應用上會有謬誤。」他強調,依據國際癌症研究機構統計,台灣在一二年肺癌發生率每十萬人只有三○・六人,「假如四%就糟糕了。」
他也提醒,從國際資料看,LDCT也可能有「偽陽性」,也就是腫瘤本來是良性、根本不會影響病人,卻被誤判為惡性,因而衍生過度診斷、過度治療,甚至道德風險問題。
「對高風險的人來說,LDCT是可以做,」黃達夫提醒,萬一檢查發現癌症,拿出來的病理判讀必須是正確的才可以相信,也必須有專業醫師幫患者好好手術處理才建議做。
但從大數據看,國內外實證結果都發現早期肺癌篩檢的效益。紐約時報一篇報導指出,一項針對五萬三千名抽菸族群的研究發現,每千人中,LDCT可有效預防三位肺癌患者死亡,「相較低風險者,針對高風險者篩檢,更可預防十五倍的肺癌死亡。」
日本重視自主健康檢查 肺癌初期確診率是台灣2倍
美國國家癌症研究所的研究發現,五十五到七十四歲重度吸菸者每年進行電腦斷層掃描檢查,能比胸部X光檢查降低二○%的肺癌死亡率。
此外,根據日本國立癌症中心一四年針對六十七萬餘件癌症病例所做的統計,日本肺癌的初期確診率高達四○・四%,幾乎是台灣的兩倍。為什麼這麼高?這和日本人重視健康檢查的態度與胸部CT(包括LDCT)檢查的推廣普及有關。
首先,針對四十歲以上成年人,日本厚生勞動省(相當於我國衛福部)補助每年一次的部分免費、各地方不同的肺部X光等癌症檢查,檢查率超過六成。除此之外,日本人最常接受癌症檢查的途徑為職場健檢,日本經濟新聞更指出,接受健檢的企業員工中,高達二一%有做胸部CT檢查。胸部CT檢查比X光檢查更為精密,對重視健檢的日本人來說已相當普及,即使是缺乏高級健檢中心的日本偏鄉區域,也能看到胸部CT健檢車的蹤影。
遍布於日本三十三縣、由各地農業協會組成的厚生連醫療組織,為縮短城鄉間的醫療設備差距,自二○○○年起,就積極推動胸部CT健檢車,與各地市公所、診所合作巡迴駐點,當地民眾只需負擔三千到六千日圓(約新台幣一千元到兩千元)就能接受檢查。在日本政府與地方團體的努力之下,大大提高了日本肺癌的初期檢出率。
台灣同樣看到成果。新光醫院近十年LDCT總檢查人數(不含二次受檢者)共累積二八○九八人,其中確診肺癌人數二六六人,其中女性一五七人、男性一○九人,還有二十三人是其他癌症轉移而來,檢查出來惡性腫瘤二八九人,差不多一百個就找到一個。「你看多恐怖,這是我們的數字。」高尚志說。
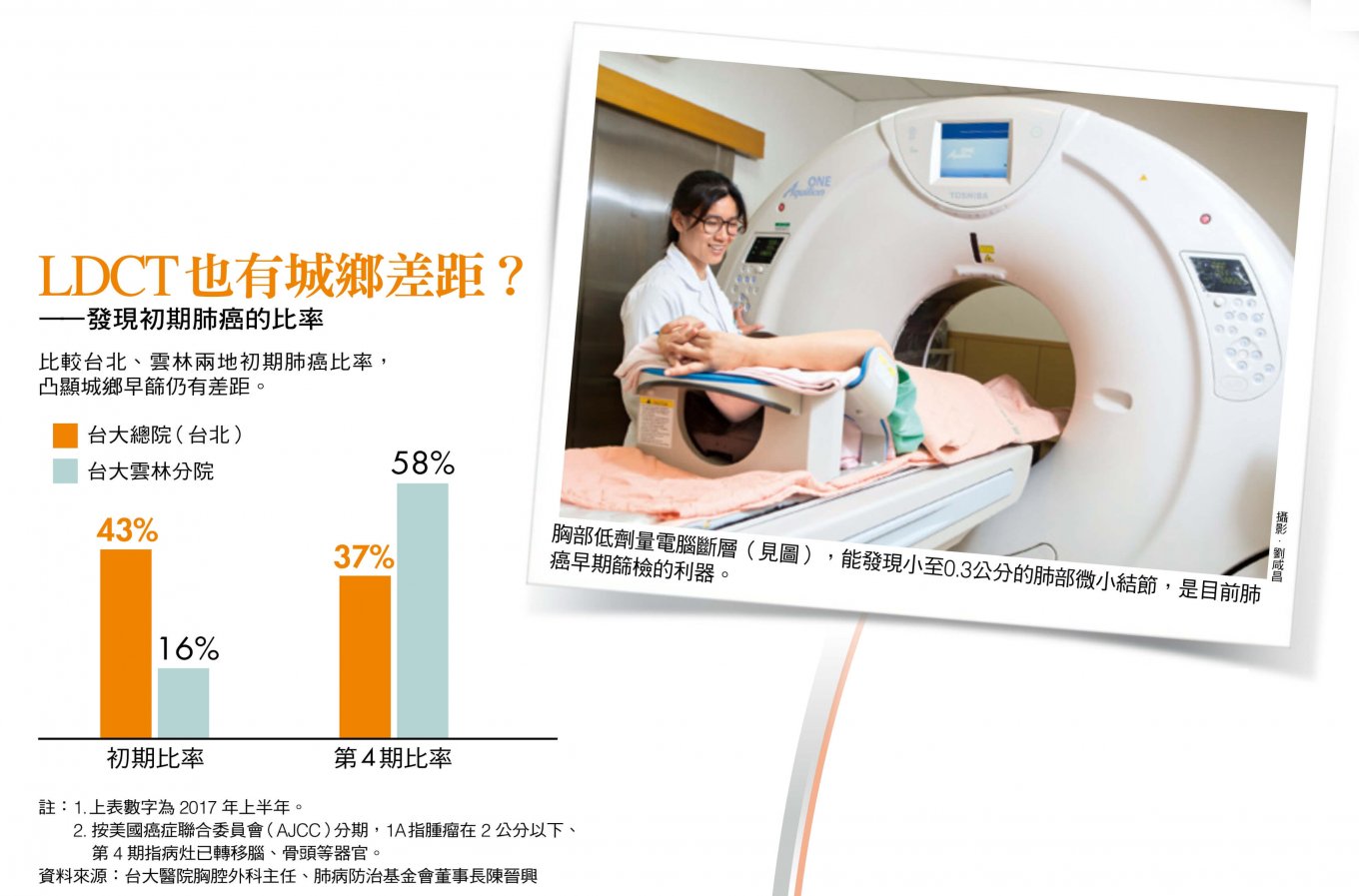
「胸部電腦斷層可比X光提早五到十年發現肺癌!」陳晉興不諱言,由於目前LDCT須自費三千五百元到六千元,因此仍有城鄉差距,台大醫院的數據就顯示,台大雲林分院今年上半年發現初期肺癌的比率僅一六%,和全台數字差異不大,但台大台北總院確診初期肺癌卻達四三%,不僅高於全台平均,更已經不輸日本。
面對肺癌,歐美都是建議抽菸在內的高危險族群再做篩檢,但陳晉興建議,「癌症高危險五十五到六十五歲之間,往前十歲合理,鼓勵經濟許可、四十五歲以上『還有在呼吸的人』都需要檢查。」
「肺癌沒有症狀,你怎麼知道你住的地方環境一直很好、怎麼知道你吸到空氣都沒有問題?人都是要求心安呀,對不對。」高尚志同樣認為。
儘管,低劑量電腦斷層肺癌篩檢可能有偽陽性甚至過度醫療的風險,但同樣有機會成功提前預防肺癌。只要能早期發現、早期治療,新國病不再可怕。
沒有國家標準 防PM2.5口罩這樣選
「我要去北京,該帶什麼口罩去?」研究空氣污染對呼吸道傷害30年的台灣大學公共衛生學系教授陳志傑,常常接到朋友諮詢,他總是建議「上亞馬遜網站,買歐規P1口罩,出門記得帶著,回到室內務必緊閉門窗開啟空氣清淨機。」
這其實也是在台灣對抗PM2.5最好的方法。陳志傑解釋,口罩可分成平面式(如棉布、活性碳、醫用等)和立體式(如N95),真要說實話,「有戴總比沒戴好」。
但平面式口罩效果有限,在醫療院所內使用,主要目的是保護環境和病人,可濾除部分的花粉等大粒徑微粒,而N95口罩雖可阻擋95%的空污,但戴起來呼吸困難,很不舒服。
他進一步解釋,目前台灣並未有國家認證標準,國際認證口罩有歐規和美規,其中歐規P1口罩阻擋效果雖然不如N95,但呼吸阻力較低,大家比較戴得下去,才會如此建議;此外,提醒民眾,戴口罩最重要的是與臉部的密合度,若密合度不佳,「有戴差不多等於沒戴」。
此外,經濟部標準檢驗局科長邱垂興表示,7月新推出專為行人設定的CNS15980規範,內容為「防霾口罩性能指標及試驗方法」,依可隔絕PM2.5的程度分ABCD等4級,未來民眾可透過環保署公布的空氣品質指標等級,決定配戴相對應的口罩,目前仍在試行階段。
(文.林思宇、張朝鈞)
讓員工免費篩檢 一銀成企業抗肺癌先鋒
「有誰做過低劑量電腦斷層(LDCT)檢測?」第一銀行總經理周伯蕉不諱言,去年台大醫院胸腔科主任、肺病防治基金會董事長陳晉興到第一銀演講時,曾這樣問台下員工,「結果台下竟然沒有一個人舉手。」
這結果大大驚嚇了第一銀行高層,立刻加碼更多場全台肺癌防治的推廣演講,最後甚至決議大手筆砸下逾三千萬元,為全體員工進行免費篩檢。「目前我們計畫7251位員工,能夠在兩年內全部完成LDCT掃描。」周伯蕉透露,同仁會分階段檢查,以有肺病家族史或年紀較大者優先。
一銀成為企業界對抗肺癌的第一先鋒,周伯蕉受訪時感慨表示,「大部分民眾寧可花六萬塊參加旅行,也不願意花6000元做LDCT檢測,又或者可能會猶豫再三。」他說,「儘管肺癌無聲無息、令人畏懼,但是只要及早發現、及早治療,新國病也可以成為過去式。」
(文.邱建文)
開啟APP閱讀完整內容



